La onicomicosis es una enfermedad que se infecta rápidamente pero es mucho más difícil de curar. No es solo un problema cosmético, sino que también causa sensaciones desagradables y dolorosas en una persona. Según las estadísticas, cada décimo habitante del planeta lo padece, y también puede estar en la zona de riesgo. ¿Cuáles son las causas de la enfermedad, los factores para el desarrollo de la onicomicosis y cómo vencer el hongo en las uñas de los pies?
¿Cómo aparecen los hongos en las uñas de los pies y por qué ocurren?
La enfermedad es provocada por dermatofitos, levaduras y mohos. Según las estadísticas, una de cada diez personas del planeta se ve afectada por esta enfermedad.
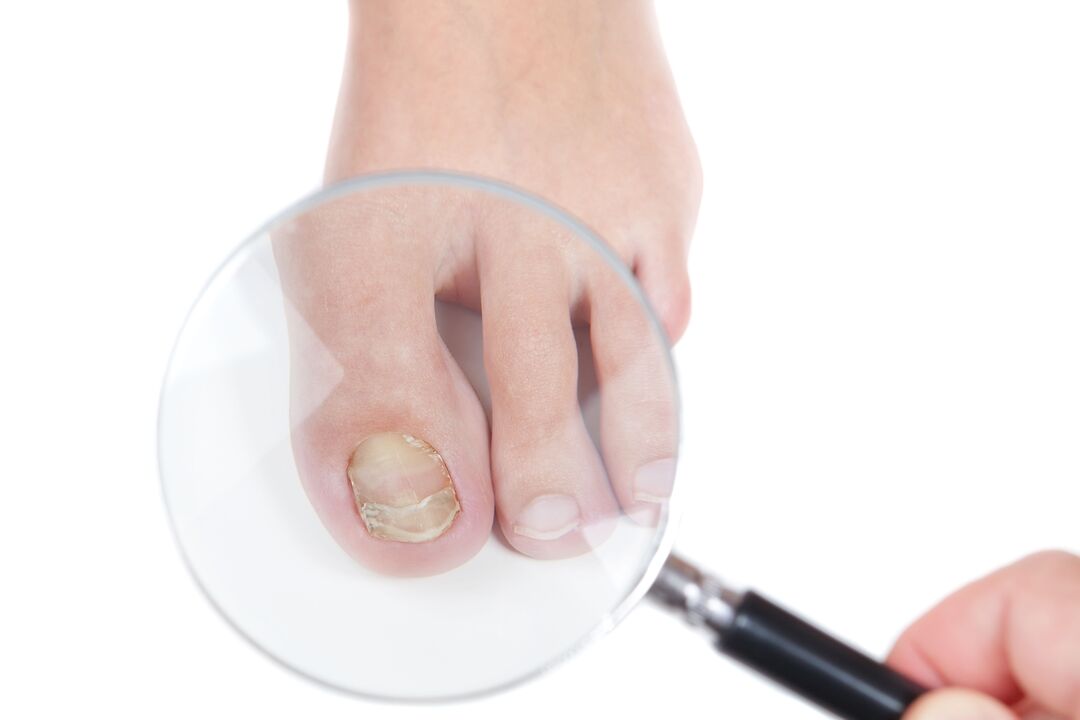
¿Dónde se pueden conseguir los hongos en las uñas de los pies? La principal zona de riesgo son las piscinas, los baños, las saunas. Puede infectarse con los zapatos, los calcetines de otra persona o durante un procedimiento de pedicura. La onicomicosis afecta más comúnmente a personas con afecciones crónicas como obesidad, diabetes, anemia, trastornos gastrointestinales, hormonales, inmunes y cardiovasculares, y tratamientos con esteroides, antibacterianos y quimioterapia a largo plazo.
El calor y la humedad contribuyen al desarrollo de esporas. Las principales vías de infección son heridas, microfisuras y otras lesiones cutáneas en la zona de los dedos. La micosis se desarrolla cuando la placa de la uña está dañada: si la cortamos brevemente o la rompemos, los hongos penetran fácilmente en el interior. El uso de zapatos ajustados también debilita la tela, al igual que el acrílico, el gel y los abrillantadores para uñas.
Hacemos un diagnostico
Las manifestaciones visuales de la enfermedad ya son la segunda etapa de la enfermedad. La primera evidencia de infección (picazón, ardor) se atribuye con mayor frecuencia al secado excesivo de la piel, falta de jabón, un efecto secundario de tomar medicamentos. El diagnóstico oportuno y el inicio del tratamiento le permiten deshacerse del problema de manera rápida y efectiva.
Cómo diagnosticar la enfermedad usted mismo
El síntoma principal son los cambios externos, especialmente en las primeras etapas del desarrollo de la enfermedad. Los primeros signos suelen aparecer en el borde libre (frente) de la placa de la uña o en los lados. Al inicio de la onicomicosis, puede ser una sensación desagradable durante la actividad física. Los pacientes describen parestesia (entumecimiento), dolor, malestar y pérdida de la forma física. Los cambios externos típicos incluyen los siguientes síntomas:
- decoloración: aparecen manchas de tono blanco, amarillo, marrón, verdoso, gris en los extremos de la uña;
- pelado y delaminación de la tela, su fragilidad se ve claramente mejorada;
- engrosamiento del estrato córneo, síntomas característicos de queratosis excesiva;
- olor desagradable de pies.
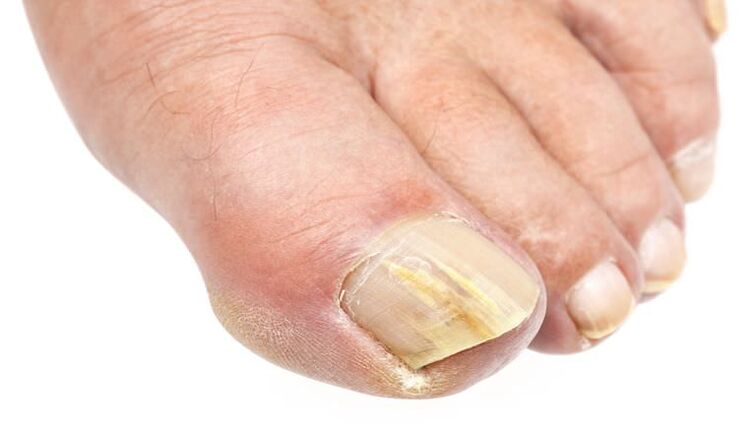
Las infecciones por hongos son más comunes en las piernas que en las manos. Pueden limitarse a un dedo o cubrir todos. Sin embargo, generalmente la dolencia afecta al primer y quinto dedo del pie, debido a la proximidad más cercana de los zapatos.
¿Cómo se diagnostican los hongos en una clínica médica?
El método de autodiagnóstico no siempre es eficaz, porqueHay una serie de enfermedades que tienen antecedentes similares a una infección por hongos. Éstas incluyen:
- Psoriasis: puede parecer similar, pero la característica de esta enfermedad es que afecta simétricamente. Los signos típicos son la aparición de manchas blancas por acumulación de aire, enrojecimiento del orificio, síndrome del dedal (abolladuras), pérdida de brillo, rugosidad. Además, el paciente presenta lesiones cutáneas típicas.
- Candidiasis. Se caracteriza por la aparición de secreciones purulentas, así como por sensaciones dolorosas al presionar sobre la zona afectada. La enfermedad es más común en mujeres, especialmente en personas que a menudo tienen que usar zapatos cerrados y herméticos en ambientes calurosos y húmedos. Para desarrollar este tipo, es necesario tener una lesión en el dedo en el área de la uña. Fuga: los folículos de las placas se hinchan, se vuelven muy rojos y dolorosos.
- Cambios tróficos provocados por daños mecánicos. El problema suele centrarse en la parte proximal de la placa (es decir, en su base).
- Liquen. Se caracteriza por lesiones típicas en la piel y membranas mucosas. La lámina afectada por el liquen suele estar cubierta de franjas de color blanco amarillento.
Además, existen diferentes tipos y formas de hongos en las uñas, dependiendo del agente causal que causó el problema, la duración de la infección. La clínica determina el tipo de enfermedad y prescribe un régimen de tratamiento basado en las pruebas realizadas.
Métodos de tratamiento
La terapia de la onicomicosis debe iniciarse inmediatamente después de que se detecta el problema. Si se demora con el tratamiento, puede ocurrir una complicación: infección de los dedos vecinos, la transición a una forma crónica y un curso progresivo de la enfermedad. Por lo tanto, siempre programe una cita con su médico si encuentra algún cambio sospechoso o si usa métodos populares probados con el tiempo.
Remedios populares para los hongos.

En las primeras etapas de la enfermedad, los remedios caseros funcionan bien para combatir la infección por hongos. Para deshacerse del hongo, puede probar estas recetas:
- Aceite de árbol de té. La mezcla es un potente antiséptico y fungicida natural. Se aplica gota a gota en la zona afectada 2 veces al día. La duración del curso es de 21 días.
- Vinagre de manzana. A partir de ella se preparan baños de pies, mezclando en partes iguales con agua.
- Yodo del hongo. Una antigua forma probada de deshacerse de los hongos en las uñas. Método de aplicación: una vez al día, aplique 1-2 gotas de la composición en la placa afectada. Para prevenir la infección de los dedos vecinos, se recomienda lubricarlos con yodo, pero con menos frecuencia, una vez cada 2-3 días.
- Enjuague bucal Listerine. Contiene un antiséptico y una pequeña cantidad de alcohol en su composición, que tienen un efecto perjudicial sobre el proceso de tratamiento.
- Jugo de limon. Se aplica en forma de compresa durante 30 minutos. a las zonas afectadas.
Las restricciones de alimentos durante el tratamiento dan un efecto positivo. Los alimentos dulces y con almidón deben excluirse de la dieta diaria y debe aumentarse la cantidad de proteínas (carne de res, pescado, aves), productos lácteos (yogur, kéfir, requesón). La fruta también debe estar sin azúcar (limón, pomelo, manzanas ácidas, frambuesas, cerezas). La dieta es necesaria para fortalecer la inmunidad humana y reducir la concentración del medio nutriente para el hongo: azúcares simples que se forman en el cuerpo cuando se consumen carbohidratos fácilmente digeribles.
Medicamentos y procedimientos modernos
Desafortunadamente, los remedios caseros para las infecciones por hongos a menudo son ineficaces. Esto se debe al hecho de que la enfermedad ya ha pasado a una forma progresiva. Para deshacerse de ella, debe consultar a un médico. La efectividad de la terapia médica depende de la duración del curso, que toma varios meses incluso después de la eliminación de los síntomas visuales. Pero los pacientes olvidan que deben continuar el curso después de que se produzca el efecto cosmético. Esto conduce a una recaída y a la necesidad de tratamiento desde el principio.
En las primeras etapas, cuando los cambios en el tejido son pequeños, una pomada fungicida será de gran ayuda. Para casos avanzados, generalmente se recetan medicamentos orales. Los hongos en los pies son propensos a recaer, así que siga las recomendaciones de su médico después de la recuperación. En general, la duración y el orden dependen del tipo de uñas infectadas, el curso clínico, el número de uñas infectadas y el grado de daño de la placa. En algunos casos, se requiere un enfoque sistemático que combine varios métodos. La combinación de exposición sistémica y local mejora la eficacia de la terapia.
Ungüentos antimicóticos tópicos
Los medicamentos tópicos deben usarse solo en los casos en que la lesión ocupe menos de la mitad de la parte distal de la placa y cuando el paciente no tolera el tratamiento sistémico. Ungüentos, suspensiones incluyen amorolfinas, ciclopirox y bifonazol, urea. Se utilizan a diario durante 5 a 12 meses. La última opción para el tratamiento tópico de la oncomicosis es bifonazol en combinación con una solución de urea al 40%.
Pero los agentes externos no pueden ayudar a curar por completo, porque no penetran lo suficiente en los tejidos. Se ha encontrado que aunque la última generación de ungüentos captura todas las capas, todavía tienen una baja eficacia cuando se usan como una sola formulación. Sin embargo, estos agentes pueden ser útiles como terapia adyuvante, como complemento de la medicación oral o para prevenir la recaída en pacientes que han tomado previamente medicación oral.
Pastillas antimicóticas
El tratamiento oral para la tiña es casi siempre una necesidad. Las nuevas generaciones de medicamentos antimicóticos como el itraconazol o la terbinafina han reemplazado recientemente a los genéricos más antiguos en el tratamiento de las uñas. La efectividad de estos fondos se explica por su capacidad para penetrar la placa de la uña en solo unos días después del inicio del curso. Al usarlos, puede permitirse una duración más corta de la terapia con una tasa de recuperación más rápida y menos efectos secundarios. La terbinafina (nombre internacional, debe buscar análogos comerciales en la farmacia), los fungicidas (matan al patógeno) curan la enfermedad y previenen la posterior propagación de esporas. Estos medicamentos funcionan tanto con los virus de la levadura como con los dermatofitos, las causas más comunes de hongos en las uñas.
Tratamiento quirúrgico de la onicomicosis.
Este método también se puede utilizar para tratar las infecciones por hongos en las uñas. Es una remoción mecánica y química de la placa de la uña infectada (usando 40-50% de urea). Este es un método indoloro y beneficioso cuando el crecimiento es muy espeso e interfiere con la comodidad del paciente.
La extracción de la placa ungueal para la onicomicosis debe considerarse como una terapia complementaria en pacientes que reciben agentes orales. La combinación de tratamiento oral, tópico (lubricante) y quirúrgico del hongo da como resultado la tasa de curación más rápida y al mismo tiempo es la opción más barata (menos recaídas, curso corto).
Terapia con láser
Un nuevo método que muestra la mayor eficiencia. En solo 4 sesiones de irradiación láser "fría", puede deshacerse completamente del problema. El único inconveniente de este tipo de exposición es el costo relativamente alto de los procedimientos.
Principios de prevención

Habiendo descubierto qué causa el hongo en los pies, es más fácil evitar la enfermedad. Si sigue unas sencillas recomendaciones, puede prevenir el problema. Reglas básicas para evitar hongos:
- Evite traumatismos en la piel alrededor de los dedos de los pies.
- No rompa los bordes, solo corte con tijeras bien afiladas.
- Utilice únicamente sus propias toallas y productos de higiene personal (tijeras, limas de lijado y palitos).
- Después de lavarse los pies, seque bien la piel entre los dedos.
- No ande descalzo en lugares públicos.
- Use calcetines de algodón y zapatos transpirables.
- Cámbiese los calcetines y los zapatos con frecuencia si experimenta sudoración excesiva.
- Utilice los servicios de pedicura en lugares de confianza donde los instrumentos se desinfecten y esterilicen de acuerdo con el protocolo establecido.
- No use zapatos o pantuflas que otros hayan usado anteriormente.
Debes cuidar tus pies y mantenerlos limpios. Después de tomar los procedimientos de baño, es aconsejable tratar la piel con cosméticos con efecto antiséptico. Los zapatos mojados, después de un día de uso, deben secarse a un estado absolutamente seco; no debe usar zapatos ni siquiera ligeramente húmedos. Si, a pesar de las precauciones tomadas, aparece algún cambio característico de la enfermedad, debe consultar inmediatamente a un médico.


























